27. April 2026
Integrierte Versorgung im Kanton Luzern und in der Zentralschweiz: zwischen Vision und Alltag
Wir alle wollen gesund bleiben oder gesund werden. Wie kann die Gesundheitsversorgung uns dabei unterstützen? Ist die Integrierte Versorgung im Kanton Luzern nur eine Vision oder schon Alltag?
«Die Gesundheit eines Menschen und der Gesellschaft ist mehr als das Fehlen von Krankheit.» Dieser Satz aus einem anderen Blog-Beitrag weist auf einen Perspektivenwechsel hin, den wir alle vollziehen sollten. Wer über Gesundheit und Gesundheitsversorgung nachdenkt, sollte nicht nur über Spitäler, Psychiatrien, Arztpraxen, die Spitex, Alters- und Pflegeheime, Tarife, die Krankenversicherung oder Digitalisierung sprechen. Mindestens so wichtig ist der Dialog über Lebensstile, Gesundheitskompetenz, Lebenslagen, Prävention und Gesundheitsförderung. Oder die Frage, wie Gesundheit überhaupt entsteht und welche Verantwortung wir als Gesellschaft und jede:r einzelne von uns dabei wahrnehmen sollte.
Eine qualitativ hochstehende und nachhaltig finanzierbare Gesundheitsversorgung ist und bleibt zentral – vor allem dann, wenn wir verunfallen, krank werden oder mit chronischen Erkrankungen leben. Grundsätzlich sind wir alle auf eine optimal koordinierte Versorgung und Unterstützung angewiesen. Gut ausgebildete Fachkräfte diagnostizieren und behandeln Krankheiten, lindern Leid, stabilisieren Krisen, retten Leben und vieles mehr. Doch da unsere Gesundheitsversorgung vor allem auf Krankheiten spezialisiert ist – und nicht primär auf Gesundheit –, ist sie immer wieder auf einem Auge blind. Die Forschung zeigt, dass die medizinische, pflegerische und therapeutische Versorgung nur einen Anteil von 10 bis 20 Prozent der beinflussbaren Faktoren ausmacht, die unsere Gesundheit bestimmen. Deutlich stärker wirken soziale, wirtschaftliche und gesellschaftliche Faktoren. Gesundheit wird wesentlich durch die Rahmenbedingungen und die Umwelt geprägt, in denen wir geboren werden, leben, spielen, arbeiten und älter werden.
Gerade deshalb braucht die Schweiz mehr als eine starke «Krankheitsversorgung», sondern einen Ansatz, der sich «Health in All Policies» nennt und eine systematische Berücksichtigung der Gesundheit in allen politischen und gesellschaftlichen Sektoren fördert (und fordert). Die obligatorische Krankenpflegeversicherung ist eine grossartige Errungenschaft, die einen einheitlichen Grundschutz bei Krankheit, Unfall und Mutterschaft bietet. Doch der Blick auf die Ausgabenstruktur zeigt, wie stark unser System noch immer kurativ geprägt ist: 2023 investierten wir in der Schweiz laut dem Gesundheitsobservatorium (Obsan) nur 1,8 Prozent der Gesundheitsausgaben in Gesundheitsförderung und Prävention. Gleichzeitig stellen die nichtübertragbaren Krankheiten (NCD) eine zunehmende Herausforderung für unsere Gesellschaft und unser Gesundheitssystem dar: «Heute leidet ein Viertel der Schweizer Bevölkerung an einer NCD wie Diabetes, Krebs, Herz-Kreislauf-Erkrankungen, chronische Leiden der Atemwege oder muskuloskelettale Krankheiten (Erkrankungen des Bewegungsapparats, bspw. chronische Rückenschmerzen).» Auch die psychischen Belastungen und Erkrankungen nehmen laufend zu und viele NCD sind oder wären vermeidbar. «Alle NCD zusammen verursachen mehr als CHF 66 Mrd. der Gesundheitskosten, was einen Anteil von etwa 72 Prozent ausmacht.» (BAG, 2026) Aufgrund der demographischen und gesellschaftlichen Entwicklung wird sich diese Problematik weiter verschärfen. Somit zeigt sich deutlich: Wer erst handelt, wenn Menschen bereits krank sind, wird weder die Gesundheit der Bevölkerung noch die finanzielle Tragfähigkeit des Systems langfristig sichern.
Hier setzt auch die koordinierte oder integrierte Versorgung an. Das BAG definiert koordinierte Versorgung als «die Gesamtheit der Verfahren», die die Qualität von medizinischen Behandlungen «über die ganze Behandlungskette hinweg» verbessern. «Mit einer guten Koordination unter den Leistungserbringern können Doppelspurigkeiten vermieden, die Qualität verbessert und Kosten gedämpft werden.» (BAG, 2026) Im Zentrum steht die Patientin beziehungsweise der Patient. Das klingt zunächst technisch und theoretisch, ist im Einzelfall aber sehr konkret. Wer z.B. mit mehreren Krankheiten lebt und sich zwischen Hausarztpraxis, Spital, Spitex, Psychiatrie oder Therapie bewegt, merkt rasch, ob die Versorgung aufeinander abgestimmt, vernetzt und integriert ist. Doch nicht nur für diejenigen 10 bis 20 Prozent der Bevölkerung, die die Gesundheitsversorgung intensiv in Anspruch nehmen, wird die integrierte Versorgung immer wichtiger.
In der Schweiz sind Ansätze der koordinierten oder integrierten Versorgung nicht neu. Aber sie sind noch nicht flächendeckend in unserem Alltag angekommen. Wir müssen konstatieren, dass wir zwar vieles wissen, doch dass die Umsetzung in diesem Bereich hinterherhinkt. Die Gesundheitsdirektorenkonferenz (GDK) schreibt in ihrem Leitfaden zur integrierten Versorgung, dass die vorgeschlagenen Massnahmen zur Förderung der integrierten Versorgung bewusst breit gefasst seien, weil die geografischen, politischen, kulturellen und demografischen Bedingungen in den Kantonen «so verschieden» seien und «dass es keine Standardlösung gibt». Das ist keine Ausrede, sondern eine treffende Beschreibung der Ausgangslage im Schweizer Föderalismus mit den dezentralisierten, kantonalen Zuständigkeiten im Gesundheitsbereich. Doch wir wissen, wie wir die Zukunft gestalten könn(t)en – wir müssen es nur tun. Integrierte Versorgung ist kein Projekt und kein fertiges Modell. Die Umsetzung der integrierten Versorgung ist ein langfristiger Prozess, in dem wir verschiedene lokale, kantonale, regionale und nationale Akteur:innen (und Interessen) zusammenbringen und Veränderungen auf unzähligen Ebenen anstossen müssen.
Ein hilfreicher Kompass dafür sind unter anderem die «Neun Pfeiler der Integrierten Versorgung» der internationalen Stiftung für Integrierte Versorgung (IFIC). Die Pfeiler der IFIC können als Meta-Framework und als Wissensbasis der Praxis und der Forschung zur Förderung und Weiterentwicklung der integrierten Versorgung genutzt werden. Erstens braucht die integrierte Versorgung in der jeweiligen Region eine gemeinsame Vision, einen gemeinsamen Sinn, gemeinsame Zielsetzungen. Zweitens sollten wir Gesundheit im gesellschaftlichen Zusammenhang denken (siehe Umwelt-/Kontextfaktoren oben). Drittens benötigen wir starke Partnerschaften aller relevanten Akteur:innen. Viertens sollte die interprofessionelle und interdisziplinäre Zusammenarbeit kontinuierlich ausgebaut werden. Fünftens muss klar werden, wie konkret zwischen den Leistungserbringern koordiniert wird und sechstens braucht es eine zweckmässige Governance des Gesamtsystems. Siebtens müssen die relevanten Informationen und Daten fliessen können und für die involvierten Akteur:innen geschützt verfügbar sein. Dafür sind wir auf interoperable und mobile Technologien angewiesen. Achtens muss die integrierte Versorgung – und nicht nur die Leistungen der einzelnen Leistungserbringer – finanziert werden und neuntens sollten wir die Gesundheitsversorgung als lernendes System verstehen.
Das ist keine Checkliste, die wir Schritt für Schritt abhaken können. Es ist ein Orientierungsrahmen, der aufzeigt, warum integrierte Versorgung wichtig ist, wie sie konkret aussehen kann und unter welchen Bedingungen sie tragfähig und nachhaltig wird. Die Umsetzung integrierter Versorgung ist ein lernendes System, in dem Erfahrungen, Daten und Evidenz aus der Praxis und der Forschung hin und her fliessen und sowohl die Praxis als auch die Forschung und die Politik sich laufend verbessern.
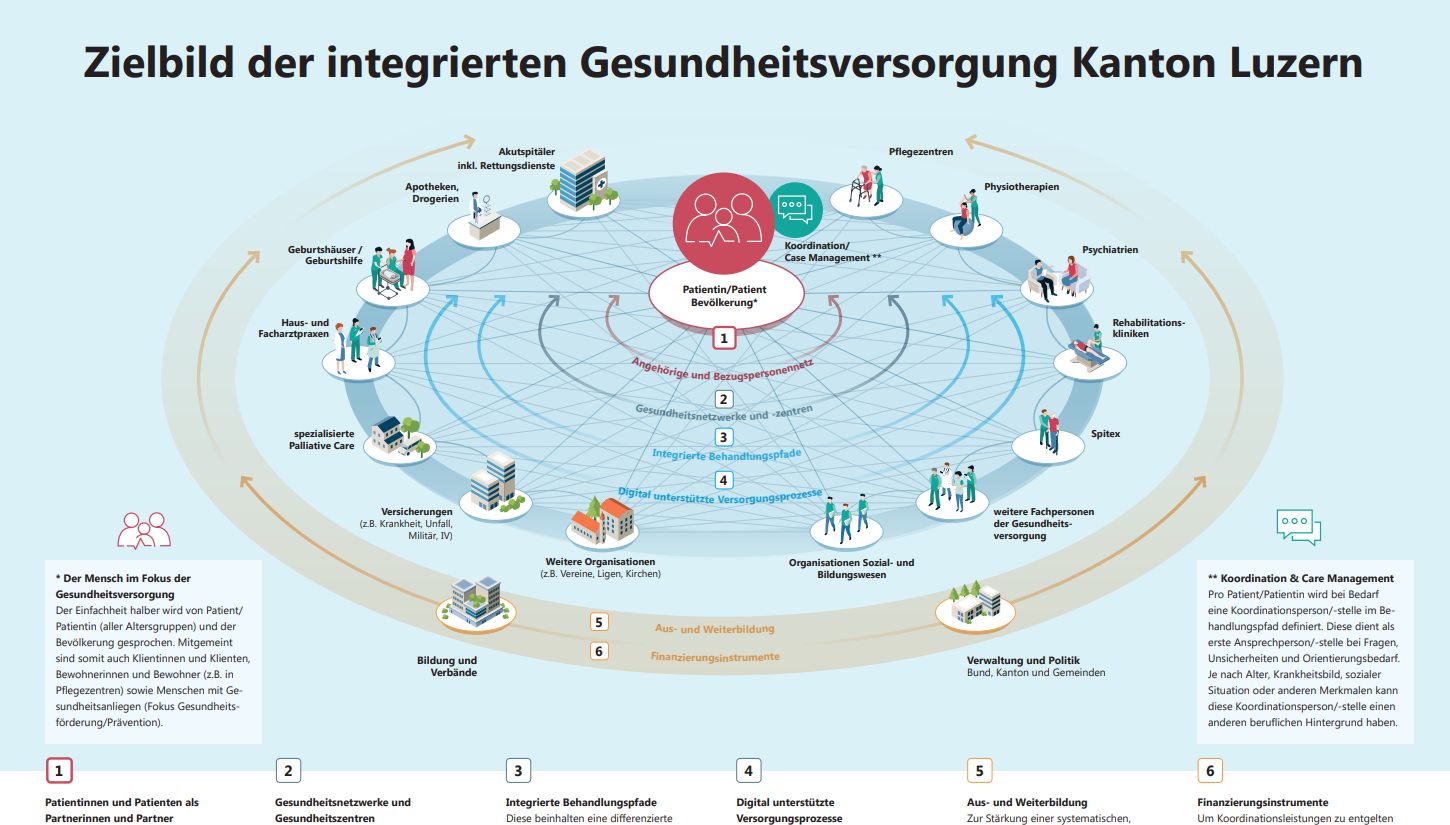
Die HSLU begleitet im Auftrag des Kantons Luzern die Strategie IGeL – Integrierte Gesundheitsversorgung Kanton Luzern wissenschaftlich. Sie war beratend in die Strategieentwicklung involviert und begleitet nun die Umsetzung. Die Strategie beinhaltet einen Aktionsplan für die Jahre 2026 – 2030, ein Förderprogramm sowie eine Informations-, Austausch- und Entwicklungsplattform (Forum IGeL). Hausarztpraxen, Spitäler, Pflegeheime, die Spitex, Apotheken und alle anderen Leistungserbringer sowie Gemeinden können seit dem 1. Januar 2026 Förderprojekte einreichen – beispielsweise zur besseren (auch digitalen) Vernetzung und Zusammenarbeit untereinander, zur Palliativversorgung oder zur Vermeidung unnötiger Notfalleinweisungen von älteren Menschen. Die Strategie wurde 2025 in einem partizipativen Prozess mit Akteur:innen der Gesundheitsversorgung erarbeitet und zusammen mit Aktionsplan, Förderprogramm und dem Forum IGeL im Dezember 2025 verabschiedet. Die Definition des Kantons Luzern ist umfassender als diejenige des BAG: «Die integrierte (auch: koordinierte oder vernetzte) Gesundheitsversorgung umfasst die Prävention und Gesundheitsförderung, die medizinische, pflegerische und therapeutische Versorgung, die Langzeitpflege sowie die palliative Begleitung und sie ermöglicht die Koordination und Durchlässigkeit der Angebote und Leistungen. Die Vernetzung der Leistungserbringenden und Fachpersonen über den gesamten Behandlungspfad (virtuell · ambulant · stationär) und ihre strukturierte, verbindliche Zusammenarbeit steigert die Effizienz und Qualität der Gesundheitsversorgung für die gesamte Bevölkerung.»
Im sogenannten Zielbild IGeL des Kantons Luzern stehen Patient:innen und die Bevölkerung als «aktive, informierte und gleichberechtigte» Partner:innen im Zentrum. Rund um sie und für sie sollen Gesundheitszentren und Gesundheitsnetzwerke entstehen, die eine systematische Vernetzung, wohnortsnahe Grundversorgung und verbindliche Zusammenarbeit zur Verfügung stellen. Der Aktionsplan 2026 – 2030 nennt dafür vier Handlungsfelder: (1) förderliche Rahmenbedingungen schaffen, (2) Gesundheitsnetzwerke und Gesundheitszentren aufbauen und weiterentwickeln, (3) die Zusammenarbeit zwischen Fachpersonen optimieren und (4) den Einbezug von Patientinnen und Patienten fördern. Unterstützt wird dieser Prozess u.a. mit einer zentralen Koordinationsstelle, mit dem Auf- und Ausbau regionaler Planungs- und Versorgungsregionen, Arbeiten zu Rechtsgrundlagen und Vergütungsmechanismen sowie Projekten zum elektronischen Medikationsplan und zur Dateninteroperabilität.
Für den Kanton Luzern, die Zentralschweiz und andere Regionen liegen genau darin die Chancen, die es zu packen gilt. Integrierte Versorgung verspricht nicht die perfekte, gesunde Welt. Aber sie nimmt ernst, was viele Patient:innen und Fachpersonen seit Jahren erleben. Eine gute Versorgung hängt nicht nur an den einzelnen Leistungserbringern, sondern auch an den Übergängen, der Abstimmung, der Verlässlichkeit des gesamten Systems und dem systematischen Einbezug der Patient:innen und bei Bedarf auch der Angehörigen. Das Umsetzungsprojekt des Kantons Luzern ist gestartet. Wir sind gespannt, wie sich die Arbeiten entwickeln werden und wünschen dem Projekt eine stetige Reflexion des Entwicklungsprozesses, eine agile Weiterentwicklung und dass die angestrebten Ziele möglichst umfassend erreicht werden. Für ein effizientes, solidarisches und nachhaltiges Gesundheitswesen braucht es allerdings nicht nur die Anstrengungen des Kantons – es braucht uns alle.



Kommentare
0 Kommentare
Danke für Ihren Kommentar, wir prüfen dies gerne.